В последние годы установлено, что более важное эпидемиологическое и клиническое значение имеет УГХ, ассоциированный с другими ИППП. Нижние отделы мочеполового тракта, соприкасающиеся с внешней средой, являются входными воротами для многих микроорганизмов, различающихся по своей природе и патогенным свойствам. При сочетанных ИППП у половых партнеров постоянно происходит обмен микрофлорой и смешанное (сочетанное, ассоциированное) инфицирование. Наибольшее значение при этом имеет сочетанное инфицирование, в котором принимают участие патогенные микроорганизмы и тот суммарный результат, который будет проявлять данная ассоциация при своем взаимодействии (синергизм, антагонизм или независимое сосуществование) [147]. При наличии одного и отсутствии других (известных) патогенных агентов обычно определяется соответствующая условная моноинфекция. С.trachomatis не является представителем нормальной флоры мочеполовой системы, она не способна длительно сохранять свою жизнедеятельность на поверхности слизистой оболочки.
Прямые или косвенные доказательства присутствия данного патогенного внутриклеточного паразита четко указывают на наличие инфекционного процесса, сопровождающегося размножением возбудителя и соответствующими реакциями организма. Наличие микробных ассоциаций способствует не только лучшей адаптации хламидий к внутриклеточному паразитированию, но и усиливает патогенные свойства каждого из ассоциантов, что, в свою очередь, приводит к формированию их более выраженной сопротивляемости внешним воздействиям, в том числе антибиотикам. В соответствии с установленным порядком лабораторного обследования больных с воспалительными заболеваниями мочеполовых органов, передающимися половым путем, первые данные о смешанных урогенитальных инфекциях были получены при выявлении хламидий у больных гонореей, трихомониазом и кандидозом [185]. По данным П.С. Полканова и соавт., при обследовании женщин с воспалительными заболеваниями мочеполовых органов хламидийно-гонорейная инфекция была выявлена у 30% больных, хламидийно-уреаплазменная – у 19%, хламидийно-гарднереллезная – у 10%, хламидийно-кандидозная – у 9%; у 11% наблюдалось сочетание трех инфекций, а у 6% – четырех-пяти инфекций; у женщин с псевдоэрозиями шейки матки отмечалось частое сочетание хламидийной и вирусной инфекции гениталий.
Нередки и другие ассоциации: с микоплазмами, вирусом герпеса простого, вирусом папилломы человека, кишечной палочкой, энтерококками и др. По данным С.Г. Лыковой (1998), хламидийная моноинфекция имеет место лишь в 2% случаев. Смешанная инфекция часто бывает многоочаговой. Так, Н. Бакаловой (1996) получены данные о выявлении хламидийно-трихомонадной инфекции не только в УГТ, но и в экстрагенитальных очагах, при этом в прямой кишке женщин хламидии были обнаружены в 38,8%, в ротоглотке – в 25% случаев. У мужчин-гомосексуалистов инфекция прямой кишки, вызванная С.trachomatis, выявляется в 4–8% случаев. В связи с этим важно учитывать, что инфицированность С.trachomatis способствует проникновению вируса иммунодефицита человека. Смешанная ХИ обычно сопровождается развитием вторичного иммунодефицита. По данным И.С. Анчупане и А.П. Милтинына (2000), у каждого из 120 больных УГХ в сочетании с гонококками, микоплазмами, трихомонадами, гарднереллами, грибами рода Candida была выявлена недостаточность клеточного иммунитета с повышением содержания Т-супрессоров; незначительным повышением содержания Т-хелперов; значительным повышением содержания Тхелперов наряду с тенденцией к снижению Т-супрессоров.
Таким образом, различные ассоциации ХИ с другими инфекционными агентами в значительной степени трудно диагностируются и поддаются лечению, что является серьезной проблемой здравоохранения. Проведенный В.М. Семеновым и соавт. (2003) анализ распространения хламидийной, уреаплазменной и микоплазменной инфекции с применением ПЦР у лиц репродуктивного возраста показал, что чаще всего регистрируется U.ureаliticum. В то же время, нередко у лиц, имеющих те или иные ВЗПО, обнаруживается С.trachomatis. Cреди мужчин ХИ определялась у 20–60% лиц, страдающих уретритом и 40–80% – эпидидимитом [202]. По данным литературы, хламидиозом поражено 3060% женщин, страдающих негонококковыми воспалительными заболеваниями мочеполовых органов. Однако за медицинской помощью обращаются лишь больные с выраженными клиническими проявлениями данной инфекции.
Очевидно, что число больных и носителей этих возбудителей значительно больше. В результате проведенного Семеновым В.М. и соавт. (2003) обследования 204 женщин с ВЗПО установлено, что С.trachomatis в виде моноинфекции была выявлена лишь у 3,9% больных, с большей частотой выявлялись трихомонада (8,3%) и уреаплазма (12,3%), с меньшей – микоплазма (1,0%). Анализ частоты и характер наиболее частых сочетаний возбудителей представлялся следующим образом: хламидия+трихомонада – 19,1%, уреаплазма + трихомонада – 37,7%, хламидия + трихомонада+уреаплазма – 6,9%, микоплазма + трихомонада – 2,5%, микоплазма + трихомонада + уреаплазма – 2,5%. Различные ассоциации С.trachomatis с другими возбудителями отмечены у 32,4% женщин. По данным Л.К. Глазковой и Н.М. Герасимовой (1997), лишь у 32,9% женщин воспалительный процесс гениталий обусловлен моноинфекцией (С.trachomatis), у 67,1% – протекает в сочетании с N.gonorrheae, M.hominis, U.urealiticum, G.vaginalis и др. Чаще всего С. trachomatis ассоциируют с U. urealiticum (12,5%), G.vaginalis (14,8%), U.urealiticum и G.vaginalis (13,6%). Сочетание четырех инфекций наблюдается в 4,5% случаев, пяти – в 2,4%. По данным А.А. Гаврусева с соавт. (2005), сочетанная хламидийная и трихомонадная инфекции занимают ведущую роль в развитии патологии, обусловленной ИППП. Вирус герпеса и костно-суставная патология в 4 раза чаще выявляются именно при указанной комбинации, чем при моноинфекции хламидиоза. Сочетанная патология в 3 раза чаще приводит к развитию атрофических и деструктивных процессов в простате, чем при хламидийной моноинфекции.
Смешанная гонококково-хламидийная инфекция у женщин определяется у 19–62% обследованных. Сочетанная хламидийно-трихомонадная инфекция выявлялась при трихомонозе у 13–35%, а хламидийно-кандидозная (при первичном диагностировании кандидоза) – у 19% пациенток дерматовенерологических учреждений. Средняя частота смешанной инфекции шейки матки, обуславливаемая различными сочетаниями этих возбудителей, составляла не менее 12,5% [252]. По данным Arya и соавторов (1981), сочетанное инфицирование мочеполовых органов у женщин различными патогенными микроорганизмами при отсутствии N.gonorrhoeae выявляется в 15% случаев цервицита и уретрита. При урогенитальных и экстрагенитальных хламидиозах нередко наблюдают случаи сочетанного инфицирования хламидиями и агентами вирусной природы, в первую очередь ВПГ, ВПЧ, цитомегаловирусом, а также энтеровирусами, аденовирусами. Наибольшую опасность представляют смешанная хламидийно-трихомонадная инфекция, которая трудно диагностируется, маскируясь под диагнозом хламидиоза или трихомониаза, а также инфекции множественной этиологии.
При изучении взаимодействия С.trachomatis и Т.vaginalis был установлен характер взаимоотношений между этими микроорганизмами. Хламидии после поглощения трихомонадами не размножаются в организме хозяина и, претерпевая структурные изменения, быстро теряют свою жизнеспособность. Одновременно выявляются дегенеративные изменения и у трихомонад, что указывает на непродуктивность рассмотренного симбиоза in vitro, которая может быть и при естественной инфекции. УГХ нередко сопутствует наличие микоплазм в мочеиспускательном канале, шейке матки и, реже, при восходящем процессе – в маточных трубах и брюшной полости. Так, U.ureatyticum выявлялась в 42–52% случаев хламидийного уретрита у мужчин и в 39% случаев хламидийного цервицита у женщин. Ассоциация U.ureatyticum с С.trachomatis может оказаться небезразличной к организму больного. Подобное предположение правомерно и в отношении M.hominis, нередко обитающей в мочеполовых органах и выявлявшейся в 5,8% случаев хламидийного цервицита, а также у 15% мужчин, больных НГУ неизвестной этиологии. По данным А.П. Мильтиниш и др. (1988), моноинфекция встречается только у 20% пациентов. В сочетании с гонореей хламидиоз встречается в 23,5%, с трихомониазом – 39,5%, с гонореей и трихомониазом – 36,8%. ХИ может ассоциироваться с гарднереллезом в 10%, уреаплазменной и микоплазменной инфекцией в 12%. Кузнецов В.П. (1993) сочетание хламидиоза и трихомониаза отметил в 55,2%, хламидиоза и гонореи – 7,7%, хламидиоза и гарднереллеза – 7%, кандидоза и хламидиоза – 2,1%, ВПЧ и хламидиоза – 1,4%, сифилиса, хламидиоза и уреаплазмоза – 0,7%.
Микробные ассоциации способствуют адаптации возбудителя к внутриклеточному паразитированию и усиливают патогенность каждого возбудителя и его устойчивость к действию антибиотиков. При наличии смешанной инфекции осложнения труднее поддаются лечению и бывают более тяжелыми [232]. В связи с убедительными данными о распространении микст-этиологии ИППП нами была поставлена задача установить частоту выявления УГХ как моноинфекции, так и микст-инфекции, сравнить полученные данные с выводами других авторов и установить роль УГХ в структуре микстпатологии УГТ. С этой целью было обследовано 630 больных УГХ (395 женщин и 235 мужчин) с помощью следующих методов диагностики: определение в сыворотке крови антител классов IgА и IgG к антигенам C.trachomatis методом иммуноферментного анализа (ИФА), выделение хламидий в соскобе из цервикального канала и уретры методом прямой реакции иммунофлюоресценции (ПИФ), обнаружение генетического материала с помощью ПЦР. Этиологическая расшифровка микст-инфекции осуществлялась общепринятыми методами, представленными при уреаплазмозе и микоплазмозе – ПИФ и культуральным методом (посев на среду IST), кандидозе и гарднереллезе – бактериоскопией мазков, окрашенных по Граму, трихомониазе – бактериоскопией мазков, окрашенных 1% раствором метиленового синего. В таблицах 4 и 5 представлена частота обнаружения смешанной инфекции при УГХ у женщин и мужчин в сравнении с данными других авторов.
Таблица 4 – Частота обнаружения микст-инфекции при УГХ у женщин
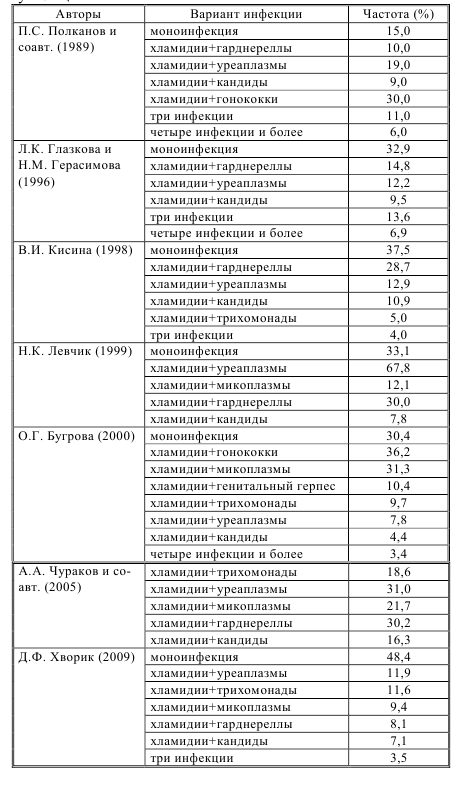
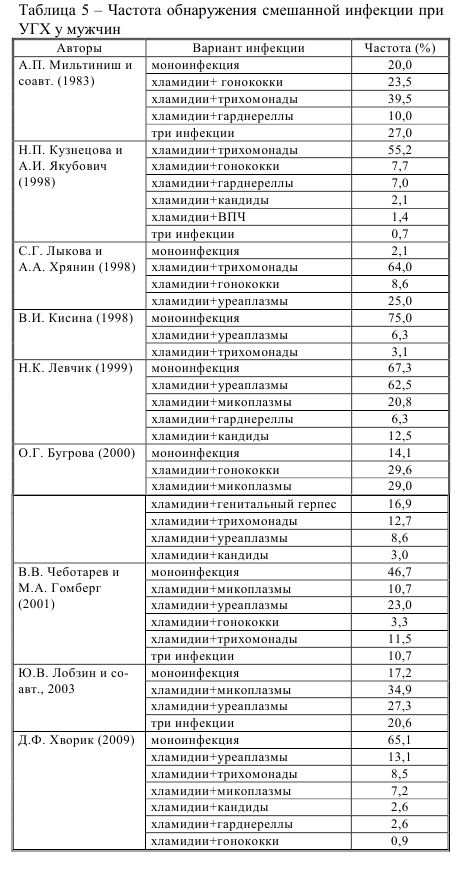
В наших исследованиях вариант моноинфекции у женщин встречался чаще, чем у других авторов, однако он не стал доминирующим среди всех обследуемых больных. Более половины наблюдаемых больных имели микстэтиологию, причем преобладающим штаммом после хламидий в наших исследованиях были уреаплазмы и трихомонады, несколько реже – микоплазмы, гарднереллы и кандиды, а также варианты УГХ с 3 различными возбудителями. Наши результаты по микст-инфекциям были схожи с выводами авторов, но и отличались, что легко объясняется, особенно различиями в годах проведения исследований и применении различных методов верификации. По нашим данным, частота выявления моноинфекции у мужчин была выше по сравнению с данными других исследователей. При микст-патологии у мужчин преобладали уреаплазмы, микоплазмы и трихомонады, редко выявлялись другие возбудители, включая гарднереллы, в 0,9% случаев был выявлен гонококк. Вариантов микст-инфекции с тремя и более возбудителями среди мужчин не выявлено (таблицы 4 и 5). С 2007 по 2010 гг. совместно с ассистентом кафедры дерматовенерологии УО «Гродненский государственный медицинский университет» Д.Е. Конкиным проводилось изучение ассоциаций хламидий с другими возбудителями ИППП при псориазе и псориатическом артрите (ПА) [76, 78, 80]. Частота выявления монои микст-инфекции у данных пациентов представлена на рисунке 2.
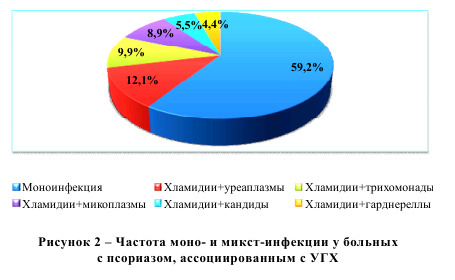
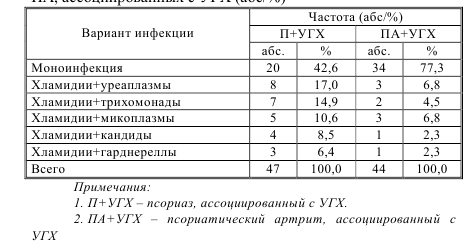
Моноинфекция была диагностирована у 54 (59,2%) обследованных. Преобладающим возбудителем после хламидий были: уреаплазмы – у 11, или 12,1%, трихомонады – у 9, или 9,9%, несколько реже – микоплазмы – у 8, или 8,9%, кандиды – у 5, или 5,5% и гарднереллы – у 4, или 4,4% обследованных (рисунок 2). Частота монои микст-инфекции при псориазе и ПА, ассоциированными с УГХ, представлена в таблице 6. При оценке частоты выявления моно и микстинфекции при псориазе и ПА установлено, что моноинфекция при ПА верифицировалась достоверно чаще, чем при псориазе без поражения суставов (соответственно, у 34, или 77,3% и 20, или 42,6% пациентов; р<0,01). В сравниваемых группах наиболее часто хламидии сочетались с уреаплазмами (в 6,8% и 17,0% случаев, соответственно), микоплазмами (в 6,8% и 10,6% случаев, соответственно) и трихомонадами (в 4,5% и 14,9% случаев, соответственно) (таблица 6).
Таблица 6 – Частота монои микст-инфекции при псориазе и ПА, ассоциированных с УГХ (абс/%)
Известно, что и условно-патогенные микроорганизмы являются одним из факторов, осложняющих течение УГХ [212]. Нередко именно они, а не хламидии, становятся непосредственной причиной воспалительных заболеваний мочеполовых органов человека. Этиология воспалительных заболеваний УГТ, вызванных условно-патогенными микроорганизмами, в значительной степени определяется микробным биотопом пораженного органа или ткани. Причинами активации условно-патогенной микрофлоры и последующего развития воспалительного процесса может служить применение антибактериальных препаратов, нарушающих естественные взаимоотношения в микробиоценозе слизистой, а также снижение общего и местного иммунитета, изменение гормонального статуса [213]. Этиологическая структура воспалительных заболеваний мочеполовых органов отличается динамичностью: возбудители этих процессов меняются в зависимости от разных факторов.
Большое значение имеет антибактериальная терапия. Под действием антибиотиков чувствительные к ним виды уступают место более устойчивым [212]. По результатам наших исследований, проведенных в 2001–2003 гг. на базе Минского городского клинического кожно-венерологического диспансера, из 195 пациентов с клиникой уретрита у 122 (62,6%) воспалительный процесс был вызван гонококками, хламидиями, трихомонадами, уреаплазмами, гарднереллами, кандидами, которые у 114 (93,4%) человек изолированы в виде монокультуры, а у 8 (6,6%) – в ассоциации двух видов бактерий. Наиболее частыми возбудителями уретрита были гонококки и уреаплазмы, обнаруженные у 48 и 40 человек, соответственно (39,3% и 32,8%). Другие микроорганизмы обнаруживались значительно реже. В частности, хламидии выявлены у 17 (13,9%) пациентов; трихомонады у 6 (4,9%); гарднереллы у 2 (1,6%) и у 1 (0,8%) – кандиды. Из 8 человек имело место сочетание возбудителей: у 5 обнаружены хламидии+уреаплазмы, у 2 – трихомонады+уреаплазмы и у 1 – уреаплазмы+ гарднереллы. У всех 122 пациентов, наряду с указанными облигатнопатогенными возбудителями, из содержимого уретры высевались и условно-патогенные бактерии. В частности, из 48 больных гонорейным уретритом в виде сопутствующей микрофлоры обнаружены стафилококки и микобактерии, среди которых преобладали Staphylococcus haemolyticus (41,7%) и Staphylococcus epidermidis (41,7%). Частота обнаружения Staphylococcus saprophyticus составила 14,6%, а Micobacterium lutea – 2,1%.
У всех 40 пациентов с уреаплазменным уретритом также выделена сопутствующая микрофлора, при этом видовой спектр микроорганизмов был представлен 7 видами бактерий, среди которых, как и при гонорейном уретрите, доминировал Staphylococcus haemolyticus (52,5%). В то же время, частота обнаружения Staphylococcus epidermidis была в 2,4 раза меньшей (17,5%), чем при гонорейном уретрите (41,7%). Из 17 пациентов с хламидийным уретритом у 13 (76,5%) высеян Staphylococcus epidermidis. Другие бактерии (Staphylococcus saprophyticus, Staphylococcus haemolyticus, Escherichia coli) обнаружены в единичных случаях. Таким образом, у всех пациентов с воспалительным процессом, вызванным облигатно-патогенными возбудителями, выявлялись сопутствующие потенциально-патогенные бактерии, способные при определенных условиях не только поддерживать воспалительный процесс, но и вызывать гнойную деструкцию слизистых оболочек. При рассмотрении этиологической структуры смешанного УГХ следует также учитывать, что при мочеполовых, желудочно-кишечных и генерализованных инфекциях различной природы мочевыводящие пути и прямая кишка являются источником разнообразных патогенных микроорганизмов, которые, выделяясь с мочой и калом, могут инфицировать УГТ. Наибольшее значение для современной дерматовенерологической, а также гинекологической практики имеет смешанная ХИ, возникающая при совместном инфицировании половых путей хламидиями и другими наиболее распространенными патогенными агентами, передающимися половым путем.
Анализ литературных данных и собственных наблюдений позволяет сделать заключение, что УГХ чаще всего бывает смешанным – с различными комбинациями сопутствующих микроорганизмов, обладающих разной степенью патогенности. При отсутствии других патогенных микроорганизмов эта инфекция в среднем наблюдается у 30% больных, но варьирует в различных группах популяции. При изучении смешанных инфекций важно не только устанавливать частоту сочетанного инфицирования мочеполовых органов С.trachomatis и другими микроорганизмами, но и выявлять характер взаимодействия этих агентов, способных влиять на развитие, течение и последствия заболевания, а также определять обоснованные меры терапии и профилактики.