Давайте вспомним: какие типовые патологические процессы составляют основу заболеваний бронхо-легочной системы, являются основной структурно-функциональных нарушений различных отделов этой системы, ведущие клинические симптомы отклонения от референтных величин лабораторных показателей при этих типовых процессах. Прежде всего, это такие типовые процессы как «воспаление», «гипоксия», «венозное полнокровие» и «отеки». Мы детально разбирали их и раньше как при изучении этих вопросов в курсе общей патологии, так и при разборе острых заболеваний дыхательной системы. Рекомендую Вам восстановить эти разделы в памяти.
Итак, воспаление. Воспалительный процесс при затяжном течении приобретает хронический характер. Основные причины хронизации:
- Повторное действие внешнего или внутреннего повреждающего фактора;
- Предрасположенность структур к повреждению (в нашем конкретном случае – дефект, часто врожденный, одного из механизмов естественной защиты дыхательной системы от агрессивных факторов внешней среды);
- Нарушения в кооперативной работе клеточно-гуморальных факторов, ответственных за реализацию всех этапов воспалительной реакции, которые также могут быть как приобретенными, так и наследственно обусловленными.
- Наконец, особенности течения регенераторных процессов, без которых не обходится ни один хронический процесс, сущность которого составляет череда повреждений (при обострений заболевания) и репаративных процессов (регенерация структур, ремиссия).
Хронические воспалительные заболевания дыхательной системы могут быть специфической (например, туберкулез, рис. 1, 2) и неспецифической природы, так называемые хронические неспецифические заболевания легких (ХНЗЛ). Последние и будут сегодня основным объектом нашего внимания.
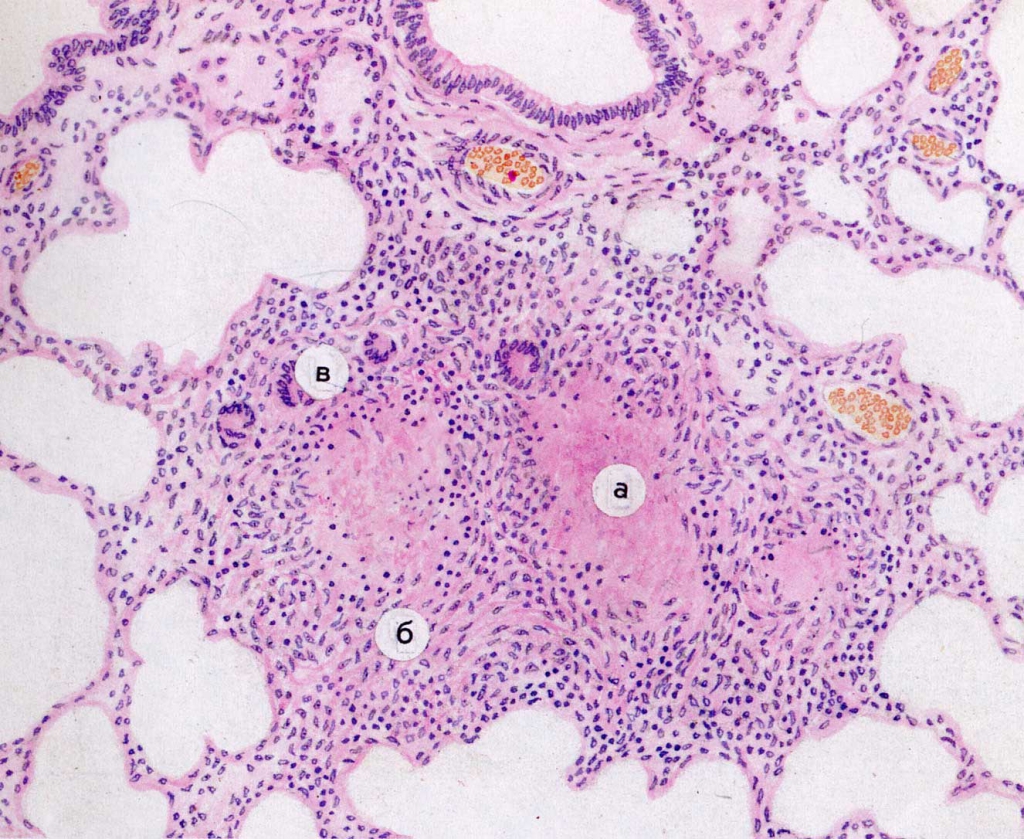
Рис.1. Туберкулез легких.
ХНЗЛ – это группа заболеваний бронхолегочной системы, имеющих различную этиологию и механизмы развития. Они сопровождаются характерными в каждом конкретном случае морфологическими признаками заболевания, структурно-функциональными перестройками. Тем не менее, это всегда сопровождается хроническим кашлем с выделением мокроты (хроническое воспаление) и затруднением дыхания (гипоксия).
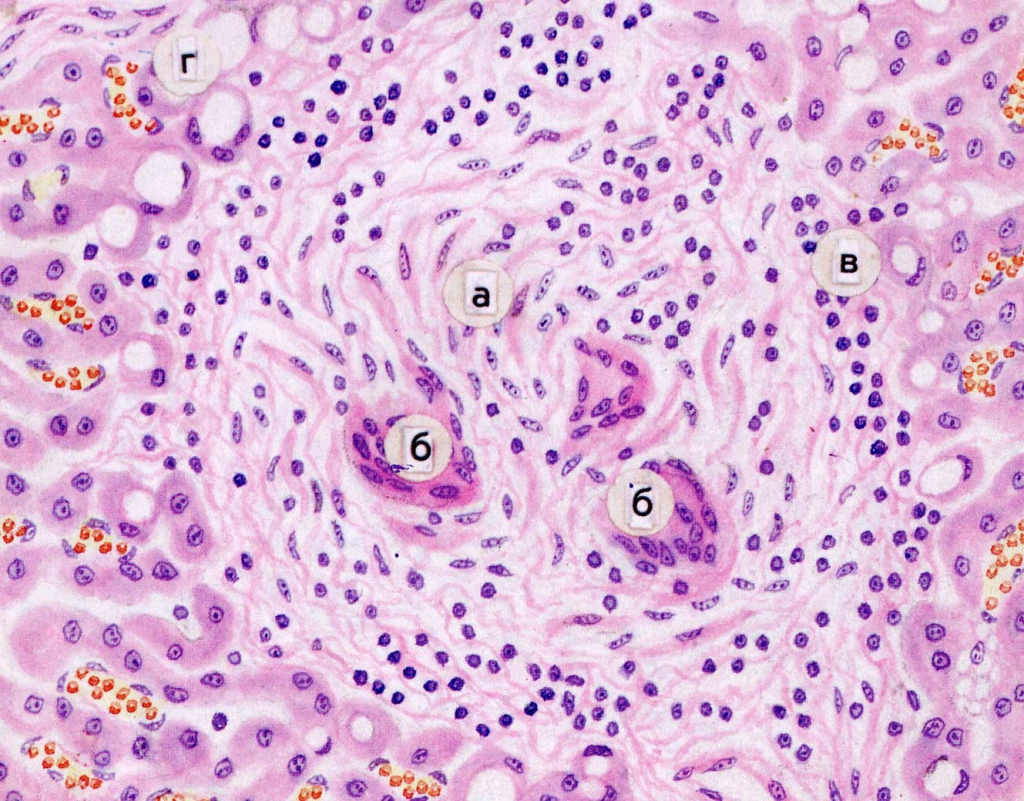
Рис.2. Клетки Пирогова-Лангханса в туберкулезной гранулеме.
К группе ХНЗЛ относятся: хронический бронхит, бронхиальная астма (эта тема будет рассматриваться в отдельной лекции), бронхоэктатическая болезнь, хроническая обструктивная эмфизема, хронический абсцесс, хроническая пневмония и хронические интерстициальные болезни легких – пневмониты или альвеолиты (рис. 3, 4).
Все эти, казалось бы, разные заболевания всегда заканчиваются развитием склерозом (пневмосклероз), сопровождающегося гипертензией малого круга кровообращения и формированием легочного сердца (схема).
В зависимости от характера (морфофункциональных особенностей) повреждения воздухопроводящих или респираторных отделов легких выделяют обструктивные и рестриктивные ХНЗЛ.
а) В основе обструктивных заболеваний лежат такие поствоспалительные структурно-функциональные перестройки различных отделов бронхиального дерева, которые приводят к нарушению их дренажной функции (мукоцеллюлярного транспорта) с частичной или полной обструкцией – препятствием прохождению воздуха.
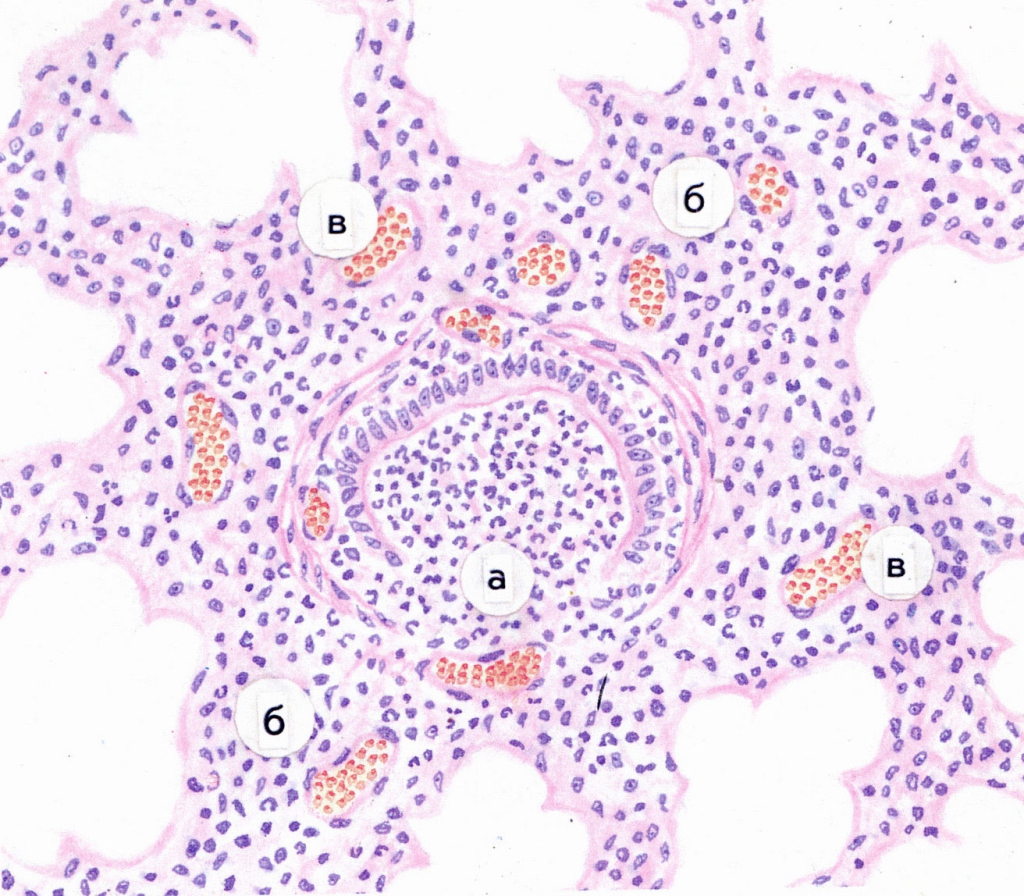
Рис. 3. Интерстициальная пневмония. Гематоксилин-эозин, x280.
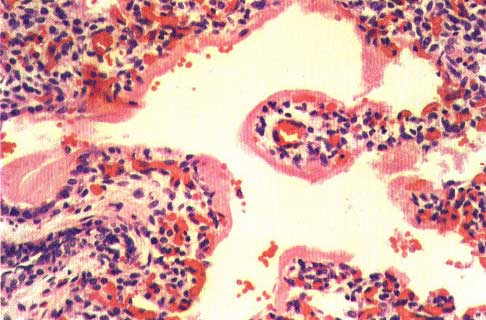
Рис. 4. Альвеолит. Болезнь гиалиновых мембран. Гематоксилин-эозин, x280.
б) Рестриктивные болезни характеризуются уменьшением объема легочной паренхимы и уменьшением жизненной емкости легких. Хроническое воспаление и завершающий его склероз респираторных отделов сопровождаются прогрессирующей дыхательной недостаточностью.
В поздних стадиях большинства хронических легочных заболеваний обструктивные и рестриктивные компоненты сочетаются.
Механизмы развития ХНЗЛ.
1. Бронхитогенный – связан с деструктивными процессами и хронической воспалительной патологией бронхов, нарушением их дренажной функции.
Заболевания, объединяемые этим механизмом, называются хроническими обструктивными болезнями легких. Сюда относятся: хронический бронхит, бронхоэктатическая болезнь, хроническая обструктивная эмфизема легких и бронхиальная астма.
2. Пневмониогенный механизм связан с осложнением острой пневмонии (острый абсцесс, карнификация) и приводит к развитию хронического абсцесса и хронической пневмонии. Сюда же можно отнести (некоторые авторы выделяют его в отдельный механизм) хронические интерстициальные болезни - альвеолиты (пневмониты). Хронические интерстициальные пневмонии - первичное воспаление стромы (интерстиция) межальвеолярных перегородок быстрее других легочных процессов завершаются склерозом с нарушением работы аэрогематического барьера, прогрессированием дыхательной недостаточности и развитием гипоксии.
В итоге все механизмы развития ХНЗЛ приводят к пневмосклерозу, легочной гипертензии, гипертрофии правого отдела сердца (легочное сердце) и легочно-сердечной недостаточности (рис. 5, 6).
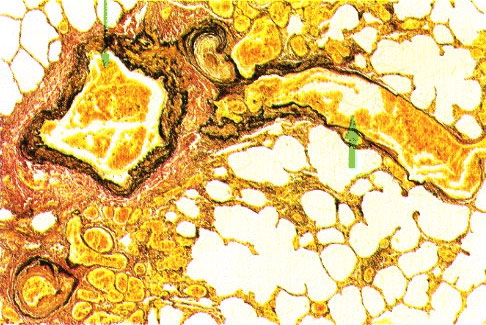
Рис. 5. Легочная гипертензия. Ван-Гизон, x70.
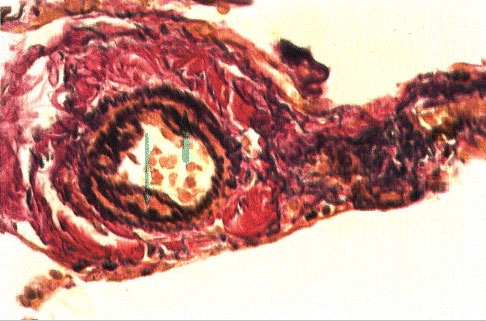
Рис. 6. Пневмосклероз. Ван-Гизон, x280.
Хронический бронхит.
Хронический бронхит – заболевание, характеризующееся избыточной продукцией слизи вследствие гиперплазии слизистых желез (бокаловидных клеток), что приводит к постоянному кашлю.
На долю хронического бронхита приходится 70% всех ХНЗЛ, причем наблюдается рост заболеваемости (плохая экология) и числа летальных исходов.
Этиология и патогенез. Нередко хронический бронхит является следствием затянувшегося острого бронхита, особенно при врожденных или приобретенных дефектах естественных механизмов защиты бронхо-легочной системы и врожденных или приобретенных дефектах реакций специфического (лимфоциты) и неспецифического (нейтрофилы, макрофаги) иммунитета. Второй важной причиной являются застойные явления в малом круге кровообращения при больном сердце.
Важными факторами в этиологии хронического бронхита являются:
- курение
- плохая экология
- профессиональные нарушения техники безопасности
Курение – наиболее важный этиологический фактор хронического бронхита. Никотин, соли тяжелых металлов и другие факторы ингибируют хемотаксис (привлечение лейкоцитов и фагоцитов в очаг воспаления), ослабляют бактерицидные свойства слизи (снижение активности лизоцима), угнетают работу Т-лимфоцитов, нарушают процессы синтеза антител.
Экология. В появлении и хронизации процесса играют важную роль пыль и другие агрессивные факторы внешней среды.
Профессиональные нарушения техники безопасности при работе на асбестовых, мукомольных, хлопкоперерабатывающих предприятиях, работа в холодных и горячих, а также влажных помещениях и т.д.
Вначале постоянное раздражение приводит к гиперпродукции слизи вследствие гиперплазии слизистых желез (появляется кашель раздражения), позднее присоединяется инфекция, развивается воспалительный процесс, который на фоне ослабления иммунной системы (см. выше) приобретает затяжной характер, а в последствии хроническое течение. По характеру экссудата (мокроты) хронический бронхит может быть слизистым или гнойным; при доминировании третьей фазы воспаления – пролиферации – воспаление носит продуктивный характер (полипозный бронхит). Цилиндрический эпителий атрофируется и замещается многослойным плоским. Этот процесс называется метаплазией (рис. 1). С одной стороны – это компенсаторный процесс, т.к. многослойный эпителий более устойчив к повреждениям, с другой стороны, он не способен выполнять основную функцию реснитчатого цилиндрического эпителия – дренировать избыток слизи, что создает благоприятные условия для развития микробов. Следует помнить, что метаплазия – фактор появления атипических клеток и развития рака легких.
Стенка воспаленного бронха становится грубой и толстой, страдает его кровоснабжение, эластический каркас. Деструктивные изменения эластики при кашле способствуют развитию бронхоэктазов (выпячивание стенки). Вследствие нарушения дренажной функции происходит задержка секрета в нижних отделах легких, что приводит к обструкции мелких бронхов и переходу процесса на паренхиму легких (рис. 7)
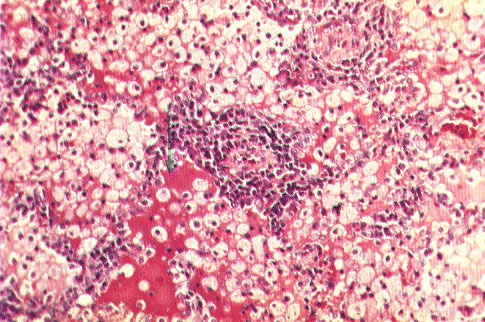
Рис. 7. Обструкция бронхов. Гематоксилин-эозин, x160.
Отсюда осложнения: хроническая пневмония, бронхоэктатическая болезнь, разрушение эластического каркаса альвеол (обструктивная эмфизема).
Клинически хронический обструктивный бронхит проявляется коклюшеподобным кашлем, одышкой с затруднением выдоха (экспираторная одышка) и набуханием шейных вен при выдохе. Появляются свистящие хрипы, слышимые на расстоянии; ослабленный выдох приводит к тому, что человек не может погасить свечу (проба Вотчела).
Необструктивные формы бронхита характеризуются утренним кашлем с сезонными обострениями, субфебрильной температурой.
При обоих видах хронического бронхита пальцы приобретают вид барабанных палочек, а ногти – вид часовых стекол.
Лабораторная диагностика. Основные биологические среды для исследования: мокрота, бронхоальвеолярный лаваж, кровь. При длительно текущем гнойном бронхите появляются изменения в моче (протеинурия) вследствие развития амилоидоза.
Мокрота в начале заболевания эластичная, при гнойном хроническом бронхите мокрота теряет эластичность, вязкость ее повышается. Количество мокроты в период обострения увеличивается. В мокроте обнаруживаются пробки Дитриха (гнойные слепки мелких бронхов), при выраженной обструкции мелких бронхов могут выявляться спирали Куршмана. В мокроте много лейкоцитов, макрофагов, обильная разнообразная флора. Свежая мокрота имеет щелочную реакцию, а суточная – кислую (за счет ферментов лизосом разрушенных лейкоцитов).
Кровь. Клинический анализ выявляет изменение лейкоцитарной формулы: лейкоцитоз, нейтрофиллез со сдвигом влево, ускорение СОЭ.
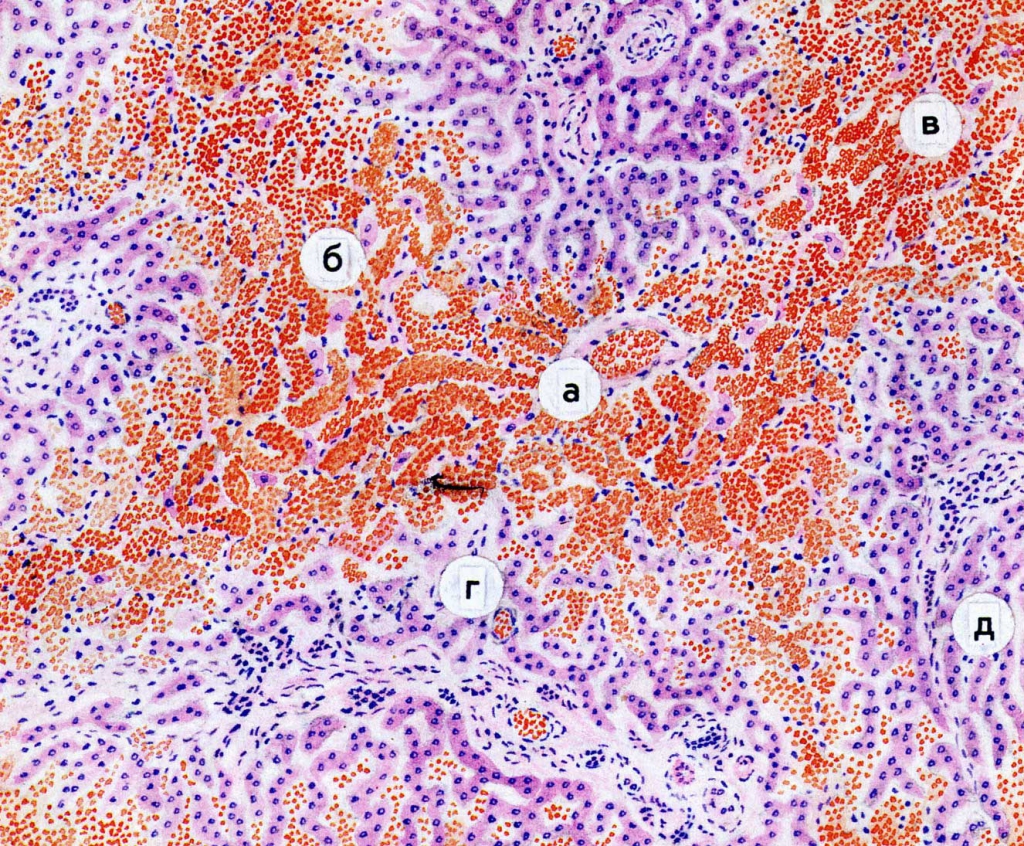
Рис. 8. Мускатная печень. Гематоксилин-эозин, x280.
Биохимическое исследование крови выявляет диспротеинемию (количество альбуминов снижается, глобулинов – увеличивается), что изменяет альбумин/глобулиновый коэффициент. Глобулиновая фракция увеличивается за счет белков острой фазы. Присутствие высокомолекулярных белков является причиной изменения заряда эритроцитов и возрастания скорости их оседания (ускорение СОЭ).
Иммунологическое исследование выявляет угнетение Т-системы лимфоцитов, особенно Т-супрессоров. Дефект неспецифического звена иммунитета часто проявляется незавершенным фагоцитозом.
Исходы заболевания. Нарушение вентиляции (гипоксия) способствует развитию пневмосклероза, легочной гипертензии, легочного сердца и заканчивается развитием легочно-сердечной недостаточности с венозным застоем по большому кругу (рис. 8). Нередко смерть такого больного связана с развитием хронической почечной недостаточности. Любой из этих процессов может стать ведущей причиной смерти при хроническом бронхите.
Бронхоэктазы.
Бронхоэктатическая болезнь. Бронхоэктаз – стойкое цилиндрическое или мешковидное расширение одного или нескольких бронхов с разрушением эластического и мышечного слоев стенки бронха. По происхождению они могут быть врожденными и приобретенными на фоне хронического бронхита. В стенке бронхоэктаза наблюдается гнойное воспаление – основа бронхоэктатической болезни (рис. 9). В окружающих тканях – свежие очаги деструкции, атрофия, обширные поля склероза. При бронхоэктатической болезни всегда наблюдается очаговая обструктивная эмфизема (рис. 10).
Осложнения. Легочное кровотечение, абсцессы, эмпиема плевры, хроническая легочно-сердечная недостаточность, вторичный АА-амилоидоз, являющийся основой развития хронической почечной недостаточности.
Исходом любого хронического процесса в легких является развитие пневмосклероза, а затем легочной гипертензии.
Итогом является формирование легочного сердца и легочно-сердечной недостаточности (попробуйте сами объяснить патогенез этих изменений. При затруднении воспользуйтесь приложением 1, пункт 1).
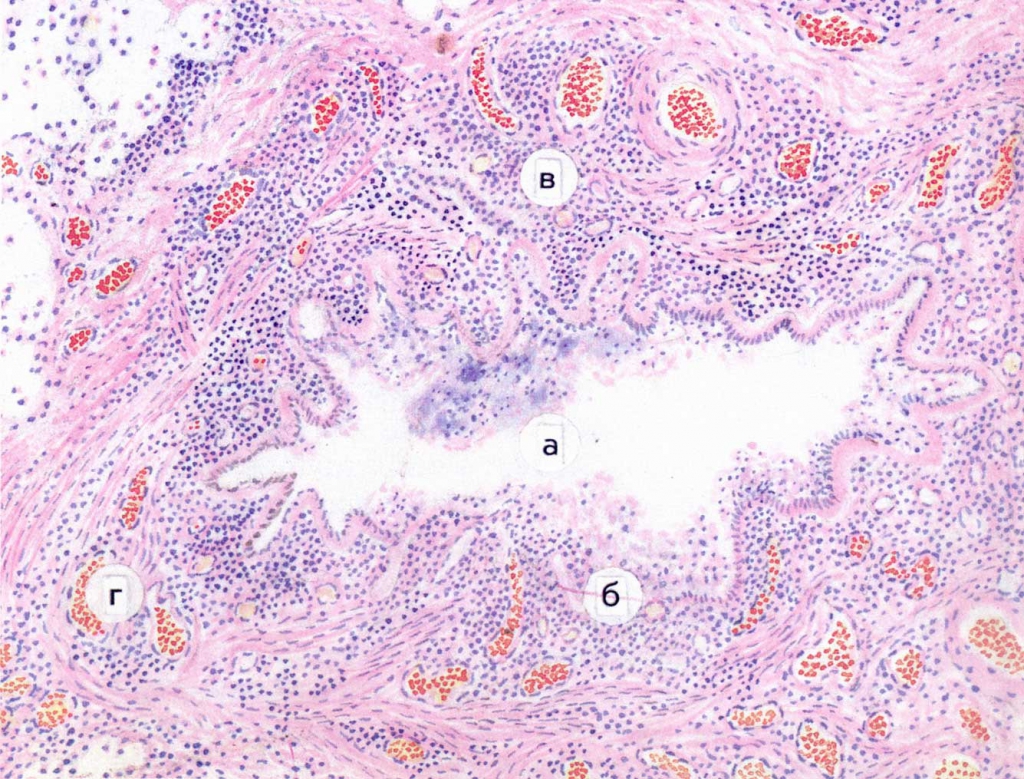
Рис. 9. Бронхоэктатическая болезнь. Гематоксилин-эозин, x280.
Лабораторная диагностика. Попробуйте, исходя из патогенеза бронхоэктатической болезни, определить биологические среды, попадающие на исследование.
Перечислите ожидаемые отклонения от референтных величин лабораторных показателей в этих средах (при затруднении воспользуйтесь материалом, приведенным в приложении 1, пункты 1, 2, 3).
Рис. 10. Бронхоэктаз и эмфизема. Гематоксилин-эозин, x1.
Эмфизема легких.Эмфизема легких – это стойкое расширение альвеол с разрушением межальвеолярных перегородок. При эмфиземе воздушность легких увеличивается, а дыхательная поверхность из-за уменьшения числа альвеол уменьшается (рис. 11).
Виды эмфиземы.
- Очаговая рубцовая (вокруг фокуса пневмонии).
- Компенсаторная, викарная (при выключении части легкого из дыхания или при удалении части легкого).
- Старческая (возрастные нарушения эластики).
- Обструктивная хроническая эмфизема (развивается как следствие хронических бронхитов и бронхоэктазов).
Рис. 11. Тотальная эмфизема легкого. Гематоксилин-эозин, x110.
Наибольшее клиническое значение имеет обструктивная эмфизема. Поскольку чаще всего это следствие хронического воспалительного процесса в легких, то ведущая роль отводится разрушению эластического и коллагенового каркаса легкого под действием лейкоцитарных ферментов – протеаз.
Вспомните естественные механизмы защиты дыхательной системы и роль протеолитической-антипротеолитической системы. Протеолиз разжижает слизь, разрушает микробные агенты, а протеолитическому повреждению собственных структур легкого препятствует α-антитрипсин – антипротеолитический фермент. При его врожденном или приобретенном дефиците (болезни печени и как следствие патологии печени – нарушение синтеза белков в организме, в том числе и α-антитрипсина) или нарушении локального синтеза α1-антитрипсина клетками бронхиол (клетки Кларка) при воспалении легких лейкоцитарные протеазы (эластазы, коллагеназы) повреждают эластический каркас легкого. Стенки альвеол истончаются и разрушаются. Оплетающая альвеолы капиллярная сеть редуцируется, в капиллярах разрастаются коллагеновые волокна, в результате площадь аэрогематического барьера существенно уменьшается, что приводит к нарушению газообмена (легочная недостаточность, гипоксия). Разрушению межальвеолярных перегородок способствует так называемый «клапанный» механизм. Вдох благодаря активной работе дыхательных мышц возможен, а пассивный выдох затруднен вследствие хронической обструкции бронхов слизисто-гнойными пробками (пробки Дитриха). Нехватка воздуха заставляет набрать еще воздуха – наконец, альвеолы перерастягиваются и стенка их разрушается.
Клинически эмфизема проявляется одышкой и кашлем со слизисто-гнойной мокротой. Нарастают явления гипоксии. Редукция капиллярной сети приводит к перегрузке правого сердца, т.к. ему приходится реализовывать кровоток через малое число легочных капилляров (легочная гипертензия, рис. 5, 6). Исход как и при всех ХНЗЛ – пневмосклероз и легочно-сердечная недостаточность.
Лабораторная диагностика не характерна за исключением идиопатической эмфиземы при наследственном дефиците α1-антитрипсина, когда с помощью метода лабораторной диагностики возможно выявление и оценка степени α1-антитрипсиновой недостаточности.
Хронические рестриктивные заболевания.
Хронический абсцесс представляет собой полость, заполненную гноем и окруженную капсулой и. Наружные слои капсулы состоят из соединительной ткани, внутренняя построена из гранулярной ткани и гноя (пиогенная мембрана).
Острый процесс нагноения хронзируется при течении воспалительных процессов в условиях дефекта работы клеточно-гуморальных факторов.
Лабораторная диагностика – это диагностика воспаления и выявление причин хронизации воспалительного процесса.
Хроническая пневмония. При хронизации воспалительного процесса ХНЗЛ нередко представляют собой сочетание нескольких патологических процессов – участки карнификации (нерассосавшиеся, замещенные соединительной тканью участки острого воспалительного процесса) чередуются с полостями хронических абсцессов. Вокруг бронхов и сосудов – воспаление, фиброз, усугубляющие обструкцию – это путь к возникновению эмфиземы. Каждое обострение – это свежий очаг острого воспаления, его исход зависит от кооперативной работе клеточно-гуморальных факторов.
Лабораторная диагностика – см. лекцию «Воспаление».
В конечном счете, площадь поражения и пневмосклероза увеличивается, нарастают явления гипоксии. За нарастанием выраженности гипоксии следят по параметрам газообмена, артериальной разнице по кислороду и др.
Хронические интерстициальные болезни легких. Воспаление межуточной соединительной ткани, межальвеолярных перегородок (так называемый альвеолит) быстро приводит к склерозу с блоком аэрогематического барьера, развитием вторичной легочной гипертензии и легочного сердца. При идиопатических альвеолитах соединительной ткани всегда существует предрасположенность к повреждению наследственно обусловленная. Среди альвеолитов с установленной этиологией важную патогенетическую роль игорают значение органические и неорганические пыли (легкое фермера), аллергизирующие факторы животного и растительного происхождения. Ведущий патогенный фактор – прогрессирующая гипоксия, развитие легочного сердца.
Итак, подытожим сказанное.
Вы обратили внимание на то, отчего хронизируются воспалительные процессы в бронхо-легочной системе?
Чем всегда завершаются хронические воспалительные процессы в легких?
Если нет, прочтите лекцию еще раз, постарайтесь сами объяснить механизм развития легочного сердца и застойных явлений в большом круге кровообращения, механизм развития хронической почечной недостаточности.