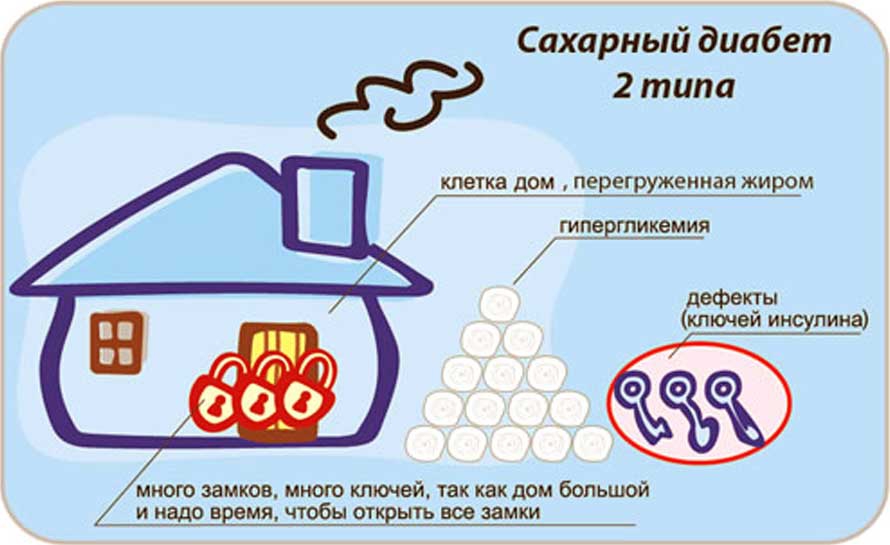
Определение
Сахарный диабет – это группа метаболических заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов (ADA, 2012).
Эпидемиология
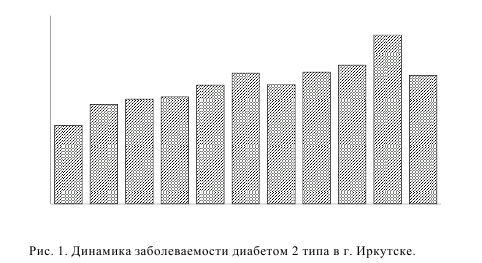
В последние годы в Иркутске отмечается нарастание заболеваемости сахарным диабетом (СД) 2 типа (рис. 1). В 2011 году в городе зарегистрировано 13263 пациентов с СД 2 типа, из которых 1404 случаев выявлено впервые. Таким образом, распространенность СД 2 типа в Иркутке составляет 2,3% населения. Заметное снижение числа впервые заболевших диабетом в прошлом году скорее связано с увеличением постоянного населения, выявленного после всероссийской переписи.
Ориентируясь на результаты международных эпидемиологических исследований, где диабет выявлен у 9%, а предиабет – у 26% населения (NHANES, 1999–2002), можно констатировать, что основная часть пациентов с СД 2 типа и предшествующими состояниями не выявляется
Организация помощи при сахарном диабете
Специализированную помощь пациентам с СД в Иркутске оказывают 20 эндокринологов поликлиник (25,5 ставок), городской диабетологический центр при поликлинике №1 (включая кабинет «диабетическая стопа», окулиста и невролога), эндокринологические отделения городских больниц №10 (68 коек, 3 врача) и №8 (25 коек, 2 врача). Вместе с тем, нарастающее число больных с СД 2 типа привело к невозможности оказания эффективной помощи силами эндокринологов поликлиник, т.к. согласно расчетам на 1 эндокринолога должно приходится около 1900 взрослых с СД 2 типа и 5500 пациентов с предиабетом.
Действенно помочь пациентам с СД 2 типа можно только с помощью активного включения в процесс диагностики и лечения интернистов – участковых терапевтов и врачей общей практики, кардиологов, нефрологов, врачей других специальностей.
Диагностика при сахарном диабете
Основным методом диагностики СД является определение уровня глюкозы в крови. В норме глюкоза в капиллярной крови натощак составляет 3,3–5,5 ммоль/л, в плазме венозной крови – 3,3–6,1 ммоль/л, а через 2 часа после еды – менее 7,8 ммоль/л. Для установления диагноза диабета необходим любой из критериев (табл. 1).
Таблица 1
_______________________________________________
Критерии диабета (WHO, 2006; РАЭ, 2011; АDА, 2012)
1. Гликированный гемоглобин (НbA1c) ≥6,5%.
2. Глюкоза венозной плазмы ≥7,0 ммоль/л или капиллярной крови ≥6,1 ммоль/л натощак.
3. Уровень глюкозы венозной плазмы или капиллярной крови ≥11,1 ммоль /л через 2 ч после нагрузки глюкозой.
4. Симптомы диабета (полиурия, полидипсия, необъяснимая потеря веса) и случайная гликемия в венозной плазме или капиллярной крови ≥11,1 ммоль/л.
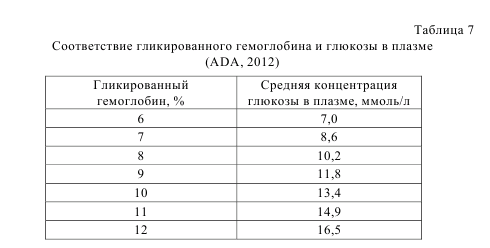
________________________________________________
Использование цельной капиллярной крови для оценки гликемии дает менее точные результаты, однако более удобно и шире применяется в амбулаторной практике. Оценка гликированного гемоглобина удобна, т.к. позволяет оценивать углеводный обмен независимо от приема пищи. Наиболее точным методом оценки HbA1c считается прямой метод высокоэффективной жидкостной хроматографии (например, аппарат «BIO–RAD D10»). Используемые приборы должны иметь сертификат NGSP. При отсутствии явной гипергликемии диагноз СД должен быть подтвержден повторным определением гликемии, желательно тем же тестом, в другие дни. Кроме того, важно учесть ряд ситуаций, которые могут существенно повлиять на уровень гликемии:
- острые заболевания, травмы или хирургические вмешательства, цирроз печени;
- кратковременный прием препаратов, повышающих уровень гликемии (глюкокортикоиды, тиреоидные гормоны, тиазиды, бета–адреноблокаторы и др.).
Если двухкратный тест подтвердил наличие диабета, а другой тест нет (например, НbA1c ≥6,5% и гликемия натощак <7,0 ммоль/л), то устанавливается диагноз диабета (ADA, 2012).
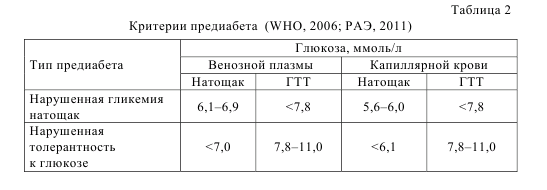
В случае, когда тест выявил диабет, а повторный тест был ниже порогового значения (редко НbA1c, может гликемия натощак, чаще – глюкозотолерантный тест) требуется тщательное наблюдение за пациентом и повторить тест через 3–6 мес. Нарушенная гликемия натощак и нарушенная толерантность к глюкозе (табл. 2) объединяются понятием предиабет, т.к. являются факторами риска для СД и сердечно–сосудистых заболеваний. К факторам повышенного риска диабета следует также отнести и уровень гликированного гемоглобина 5,7–6,4% (АDА, 2012). Следует отметить, что Американская диабетическая ассоциация и Европейская ассоциация по изучению диабета установили более жесткий уровень нормальной гликемии – 5,6 ммоль/л. Глюкозотолерантный тест (ГТТ) более чувствительный и специфичный тест, чем определение глюкозы крови натощак для диагностики СД. Тест не является рутинным и проводится в случаях сомнительных значений гликемии для уточнения диагноза. При этом гликемия определяется до и через 2 ч после пероральной нагрузки 75 г глюкозы.

Учитывая часто скрытое течение СД 2 типа, важность своевременной диагностики и лечения целесообразно проведение скрининга (раннего выявления) заболевания в группах риска (табл. 3). Для скрининга рекомендуют определять ГТТ, т.к. по сравнению с гликемией натощак выявляет дополнительно до 30% ранее недиагностированного диабета. Кроме того, первичная профилактика СД 2 типа доказана только для нарушенной толерантности к глюкозе.
Клиника при сахарном диабете
Для декомпенсированного СД характерны симптомы, связанные с гипергликемией:
- жажда;
- полиурия;
- похудание;
- кожный зуд;
- склонность к инфекции.
Перечисленные симптомы при СД 2 типа выражены умеренно, развивается значительно мягче, чем при СД 1 типа, а нередко вообще отсутствуют и диагноз часто устанавливается случайно при исследовании гликемии. В большинстве случаев заболевание проявляется после 40 лет у пациентов с повышенной массой тела и осложненным семейным анамнезом СД. Важно значение имеет оценка факторов риска и наличия сердечно– сосудистых заболеваний (особенно стенокардии [часто атипичной], транзиторных ишемических атак), которые являются основной причиной смерти пациентов с СД 2 типа.
Осложнения при сахарном диабете 2 типа
При СД 2 типа может развиться преходящий кетоз, но кетоацидотическая кома в силу имеющейся собственной продукции инсулина практически не развивается. Гиперосмолярная и лактацидотические комы – редкие осложнения СД 2 типа. Большая часть пациентов имеют поздние осложнения СД уже на момент манифестации заболевания и установления диагноза. В то же время ранняя диагностика бессимптомной формы коронарного атеросклероза не влияет существенно на смертность, частоту сердечных событий и госпитализаций (DIAD, DYNAMIT).
Острые:
- кетоацидоз, кетоацидотическая кома;
- лактацидоз, лактацидотическая кома;
- гиперосмолярная кома;
- гипогликемия, гипогликемическая кома.
Хронические диабетические микроангиопатии:
- диабетическая ретинопатия;
- диабетическая нефропатия;
диабетические макроангиопатии:
- ишемическая болезнь сердца;
- инсульт, транзиторная ишемическая атака;
- болезнь периферических артерий;
- диабетическая нейропатия;
- синдром диабетической стопы.
Классификация при сахарном диабете 2 типа

Классификация МКБ–10
- E10 Инсулинзависимый сахарный диабет
- E11 Инсулиннезависимый сахарный диабет
- E12 Сахарный диабет, связанный с недостаточностью питания
- E13 Другие уточненные формы сахарного диабета
- E14 Сахарный диабет неуточненный
- О24 Гестационный диабет
- R73 Повышенное содержание глюкозы в крови (включает нарушенную толерантность к глюкозе и нарушенную гликемию натощак)
Рубрики E10–14 классифицируют дополнительными знаками:
- 0 с комой;
- 1 с кетоацидозом;
- 2 с поражениями почек;
- 3 с поражениями глаз;
- 4 с неврологическими осложнениями;
- 5 с нарушениями периферического кровообращения; .6 с другими уточненными осложнениями;
- 7 с множественными осложнениями;
- 8 с неуточненными осложнениями;
- 9 без осложнений.
Формулировка диагноза при сахарном диабете 2 типа
Согласно последним отечественным рекомендациям («Алгоритмы специализированной медицинской помощи больным сахарным диабетом», пятый выпуск) не следует указывать тяжесть диабета и степень компенсации, которые не поддерживаются в международных рекомендациях (РАЭ, 2011). Для контроля за лечением в диагнозе СД рекомендуют отметить целевые показатели гликемии, в первую очередь уровень гликированного гемоглобина (HbА1с).

Лечение при сахарном диабете 2 типа
Лечение СД включает следующие направления:
- Изменение образа жизни (диета, физические нагрузки).
- Контроль факторов риска.
- Антигипергликемические препараты.
- Инсулинотерапия.
Основными целями лечения СД являются нормализация углеводного обмена, снижение АД и нормализация уровня липидов крови (таблица 6). Следует отметить частую (до 25%) ортостатическую гипотензию у пациентов с СД.

На основании мета–анализа рандомизированных исследований у пациентов с артериальной гипертензией и диабетом 2 типа или предиабетом представляется целесообразным поддерживать АД в диапазоне 130–135/80–90 мм рт. ст. (Bangalore S., et al., 2011). При достижении гликемических целей следует учитывать (ADA, 2012; EASD, ACC/AHA, 2009):
- НbA1c является основным интегральным (за 3 предшествующих месяца) показателем гликемического контроля.
- Необходимо стремиться к достижению уровня НbA1c 6,5–7% для снижения риска микрососудистых и нейропатических осложнений.
- Целевой уровень НbA1c может быть 7–8% у пациентов с анамнезом тяжелой гипогликемии, сниженной ожидаемой продолжительностью жизни, выраженными микро– и макрососудистыми осложнениями, тяжелой сопутствующей патологией, а также при длительном течении СД с трудностью достижения целевой гликемии, несмотря на интенсивную антигипергликемическую терапию, включая инсулин.
- Для пациентов с малым числом нетяжелых коморбидных за
- Целесообразно у пациентов со стабильным контролем диабета и целевыми показателями гликемии проводить оценку НbA1c два раза в год, при смене лечения или недостигнутом целевом уровне гликемии – раз в три месяца.
- Ориентация на постпрандиальную гликемию, если не удается достичь целевого уровня НbA1c, несмотря на нормальные показатели гликемии натощак.
- Риск хронических осложнений СД в основном зависит от уровня достигнутой гликемии, а не от способа лечения.
- Интенсивный контроль гликемии, по сравнению с обычным контролем, не снижает общей и сердечно–сосудистой смертности, уменьшает риск микрососудистых осложнений и увеличивает частоту гипогликемии (Cochrane Reviews, 2011; Boussageon R., et al., 2011).
Амбулаторный самоконтроль гликемии, который осуществляется с помощью портативных глюкометров, рекомендуют проводить ежедневно не менее трех раз в день пациентам с частым введением инсулина или использующих инсулиновый насос (ADA, 2012). Пациентам на пероральной терапии подбирают индивидуальный режим самотестирования, например, со стабильным течением заболевания может быть достаточным самоконтроль гликемии 2–3 дня в неделю (до и через 2 часа после еды) (RACGP, 2012). По данным мета–анализов крупных исследований самоконтроль гликемии у пациентов с СД 2 типа, принимавших пероральные препараты, может снизить уровень НbA1c на 0,25–0,3% (Cochrane Reviw, 2012; Farmer A.J., et al., 2012).
Перед проведением теста рекомендуют вымыть руки с мылом и высушить, затем использовать первую каплю (Hortensius J., et al., 2011). Если мытье рук невозможно и руки видимо не загрязнены или не было контакта с продуктами, содержащими сахар, то рекомендуют использовать вторую каплю крови. Внешнее давление может дать ненадежные результаты. При малосимптомных и/или частых гипогликемических состояниях может быть полезен непрерывный мониторинг гликемии (ADA, 2012). В случае неполного выполнения рекомендаций пациентам и, недостаточного контроля гликемии показан скрининг психических расстройств, включая депрессию, тревогу, стресс, нарушения пищевого поведения, деменцию.

Изменение образа жизни при сахарном диабете 2 типа
Диета при сахарном диабете 2 типа
- Ограничение легкоусвояемых углеводов: сахар, мед, сладкие кондитерские изделия, варенья, сладкие напитки. «Диабетические» конфеты, вафли, печенье в не чаще 1 раза в неделю.
- Контроль содержания углеводов по системе хлебных единиц (1 хлебная единица = 1 кусок хлеба = 1 стакан молока = 2 ст. ложки каши = 1 маленькое яблоко и т.д.).
- Ограничение насыщенных жиров (жирные сыры, сметана, мороженое, цельное или 2% молоко, свиной жир, масло, шоколад, кожа домашних птиц) <7% общего калоража.
- Ограничение холестерина (жирные сыры, сметана, мороженое, цельное или 2% молоко, желток яиц, печень и другие органы животных, жирное мясо, кожа домашних птиц), <300 мг/сут, а при сердечно–сосудистых заболеваниях холестерин <200 мг/сут.
- Минимизировать прием транс–жиров: маргарины для выпечки, кулинарный жир, крэкеры, чипсы.
- Продукты с мононенасыщенными жирными кислотами: авокадо, орехи [кешью, арахис, миндаль], оливковое масло, оливки, семена кунжута.
- Продукты с полиненасыщенными жирами: кукурузное, хлопковое, соевое, подсолнечное масло, грецкий орех, семена подсолнуха, майонез.
- Продукты с омега–3–кислотами: тунец, сельдь, скумбрия, сардины, лосось, грецкий орех, льняное масло, масло канола.
- Продукты, богатые растительными волокнами.
- При избыточной массе тела – низкокалорийная диета ≤1800 ккал/сут.
Физические нагрузки при сахарном диабете 2 типа
- Физические нагрузки улучшают компенсацию углеводного обмена, помогают снизить и поддержать оптимальную массу тела.
- Рекомендуются ежедневные регулярные нагрузки умеренной интенсивности (50–70% от максимальной ЧСС) не менее 150 мин/нед.
- Интенсивные физические и длительные нагрузки могут вызвать острое или отсроченное гипогликемическое состояние, поэтому следует оптимизировать прием антигипергликемических средств перед нагрузками.
- При гликемии >13 ммоль/л физические нагрузки не рекомендуются, а при уровне <5,6 ммоль/л – требуется дополнительный прием углеводов.
Антигипергликемические препараты при сахарном диабете 2 типа
Пероральные антигипергликемические препараты являются основными в лечении пациентов с СД 2 типа. Классификация антигипергликемических средств представлена в таблице 9.
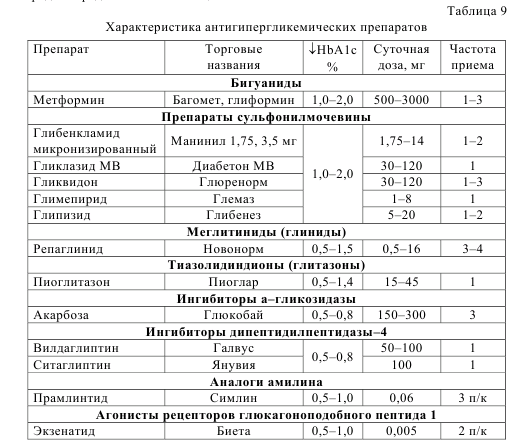
Антигипергликемические препараты стимулируют выработку инсулина (препараты сульфонилмочевины, глиниды, ингибиторы дипептидилпептидазы– 4, агонисты рецепторов глюкагоноподобного пептида 1), снижают продукцию глюкозы в печени (метформин), повышают чувствительность тканей к инсулину (глитазоны, метформин), снижают всасывание глюкозы в кишечнике (ингибиторы а–гликозидазы). Антигипергликемический эффект препаратов обычно оценивают на 2–4 неделе приема, при необходимости увеличивают дозу или добавляют другой препарат.
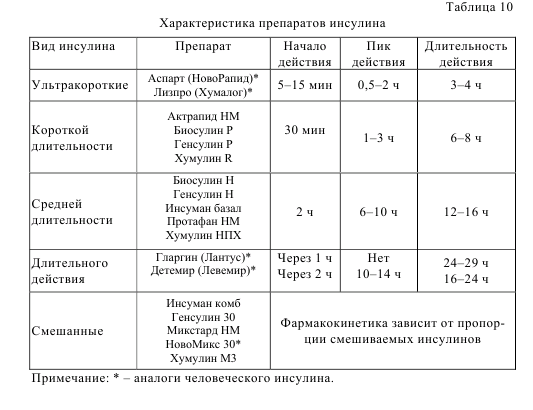
Инсулинотерапия при сахарном диабете 2 типа
В ряде случаев возникает необходимость в назначении инсулина, временно или постоянно (табл. 10). В последнем случае происходит повреждение основной части бета–клеток поджелудочной железы и необходима пожизненная инсулинотерапия под контролем эндокринолога. В последние годы шире используются модифицированные человеческие инсулины – аналоги, реже вызывающие гипогликемию. Например, инсулин аспарт может назначаться непосредственно перед едой, а действие пролонгированного аналога инсулина гларгин характеризуется меньшей вариабельностью действия. Инсулин более эффективно снижает НbА1с, чем пероральные препараты, и показан в следующих случаях (ADA/EASD, 2009):
Временный перевод
- Беременность;
- оперативное вмешательство;
- острые заболевания (инфаркт миокарда, инсульт);
- инфекционные заболевания;
- СД с полиурией, полидипсией и потерей веса;
- гликемия натощак >13,9 ммоль/л или случайная >16 ммоль/л;
- НbA1c >10%.
Постоянная инсулинотерапия
- Кетоацидоз, прекома, гиперосмолярное состояние;
- быстрое прогрессирование поздних осложнений СД;
- клинические признаки дефицита инсулина – прогрессирующее снижение массы тела и склонность к кетоацидозу;
- отсутствие стойкой компенсации СД (НbА1с >7,0–7,5%), несмотря на назначение максимальных доз антигипергликемических препаратов и соблюдение диеты;
- уровень С–пептида в плазме крови <0,2 нмоль/л.
Возможны два варианта перехода к инсулинотерапии: добавление инсулина к антигипергликемическим препаратам (табл. 11) или монотерапия инсулином с отменой антигипергликемических препаратов (табл. 12).


Первичная профилактика при сахарном диабете 2 типа
Состояние предиабета (нарушенная гликемия натощак или нарушенная толерантность к глюкозе или НbA1c 5,7–6,4%) ассоциируются с повышенным риском развития СД и сердечно–сосудистых заболеваний. Этим пациентам для снижения риска СД рекомендуют следующие мероприятия (ADA, 2012):
- Снизить вес на 5–10%. Пациентам с индексом массы тела >40 кг/м2 показана бариатрическая хирургия.
- Средиземноморская диета (EPIC study).
- Увеличить физическую активность (≥150 мин/нед ходьбы).
- Назначить метформин при:
Очень высоком риске диабета (нарушение толерантности к глюкозе + гипергликемия натощак + другие факторы риска [артериальная гипертензия, дислипидемия, НbA1c >6,0%, диабет у родственников первой линии]); o ожирении и возрасте <60 лет.
- Валсартан 80–160 мг/сут (NAVIGATOR), рамиприл (ADaPT).
- Ежегодно проводить тест для оценки диабета.
У пациентов с нарушенной толерантностью к глюкозе и сердечно– сосудистыми заболеваниями или факторами риска последних валсартан снизил риск развития диабета на 14%, но не повлиял на риск сердечно–сосудистых событий (NAVIGATOR). В исследовании ACT NOW пиоглитазон снизил риск развития диабета 2 типа на 72% в течение 2,4 лет наблюдения, однако сопровождался у некоторых пациентов повышением веса тела (+4 кг) и отеками (13%). Всем пациентам с сердечно–сосудистыми заболеваниями показано проведение ГТТ для выявления нарушений углеводного обмена. Пациенты с СД обладают повышенным риском развития ИБС, цереброваскулярных заболеваний и атеросклероза периферических артерий. В этой связи пациентам с СД и хотя бы одним фактором риска (семейный анамнез ранних сосудистых заболеваний, артериальная гипертензия, курение, дислипидемия, альбуминурия) показаны для первичной профилактики сосудистых заболеваний (ADA, 2011):
- Аспирин 75 мг/сут у мужчин после 50 лет и женщин после 60 лет.
- Статины у пациентов после 40 лет для достижения целевого уровня ХС ЛПНП <1,8 ммоль/л (ESC/EAS, 2011) – аторвастатин 10–80 мг/сут, розувастатин 5–10 мг/сут, симвастатин 20–40 мг/сут.
- Фибраты можно принимать дополнительно к статинам у пациентов с гипертриглицеридемией >2,3 ммоль/л и ХС ЛПВП <0,88 ммоль/л (ACCORD, FIELD).
- Для лечения гипертриглицеридемии важное значение имеют физические нагрузки и диета с ограничением углеводов до 50% суточного числа калорий, фруктозы до 50–100 г/сут (AHA, 2011).
- Бариатрическая хирургия у пациентов с индексом массы тела >35 кг/м2.
- Отказ от курения.
Осложнения при сахарном диабете 2 типа
Диабетическая ретинопатия классификация
Непролиферативная:
- микроаневризмы, геморрагии, твердые экссудаты; макулопатия (экссудативная, ишемическая, отечная).
Препролиферативная:
- мягкие экссудативные очаги, неравномерный калибр сосудов, интраретинальные микрососудистые аномалии.
Пролиферативная:
- неоваскуляризация области диска зрительного нерва и на периферии сетчатки, кровоизлияния в стекловидное тело, преретинальные кровоизлияния; осложнения: тракционная отслойка сетчатки, рубеоз радужки, вторичная глаукома.
Диагностика
- Определение остроты зрения.
- Измерение внутриглазного давления.
- Прямая или обратная офтальмоскопия при расширенном зрачке.
- Биомикроскопия хрусталика и стекловидного тела с помощью щелевой лампы.
- Фотография глазного дна для скрининга.
Лечение
- Интенсивное лечение гипергликемии.
- Лечение дислипидемии: фибраты+статины.
- Ранибизумаб – инъекции в стекловидное тело для лечения диабетического макулярного отека (RISE, RIDE).
- Лазерная фотокоагуляция.
- Криокоагуляция.
- Витрэктомия.
Диабетическая нефропатия
Диабетическая нефропатия развивается у 20–40% пациентов с диабетом и является ведущей причиной терминальной почечной недостаточности (40–50% всех случаев), при которой проводится диализ или трансплантация почки. В этой связи ежегодно проводят контроль альбуминурии и СКФ у пациентов с СД 2 типа сразу после установления диагноза. В настоящее время диабетическая нефропатия, как и другие хронические поражения почек, рассматриваются в рамках хронической болезни почек (ХБП), которая определяется как повреждение или снижение функции почек в течение трех месяцев или более независимо от диагноза. Более подробная информация по ведению пациентов представлена в городских рекомендациях по ХБП. Современные критерии ХБП и классификация приведены в таблицах 13 и 14. В связи с редким переходом пациентов из 3 в 4 стадию, при этом значительно возрастает риск сердечно–сосудистых событий при СКФ <40–45 мл/мин/1,73 м² было предложено разделить 3 стадию на подстадии «а» и «б» (Abutaleb N., 2007; НОНР, 2011; UKRA, 2011).

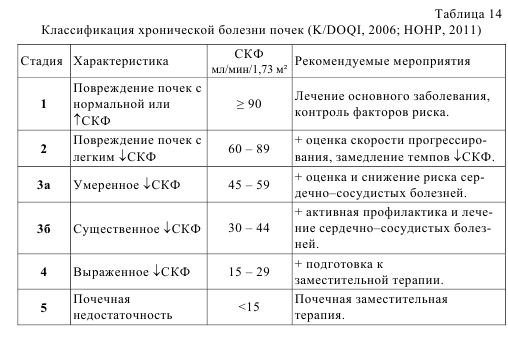
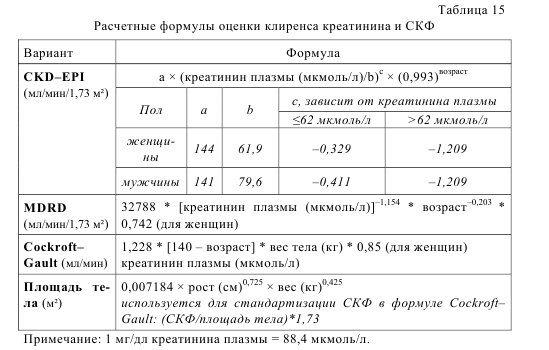
Расчетную скорость клубочковой фильтрации (мл/мин/1,73 м2) можно вычислить по специальным формулам с возможным использованием калькулятора (http://www.hdcn.com/calcf/gfr.htm) (табл. 15).
Лечение
- Замедление прогрессирования ХБП: ингибиторы ангиотензинпревращающего фермента или блокаторы рецепторов ангиотензина 2 всем пациентам с микро– или макроальбуминурией.
- Поддержание АД на уровне <130/80 мм рт. ст., а при протеинурии >1 г/л на уровне <120/75 мм рт. ст.
- Диета с ограничением животного белка до 0,8–1,0 г/кг на 1–3 стадии ХБП и до 0,6–0,8 г/кг на 4 стадии ХБП.
- Лечение почечной анемии, гиперкалиемии, гиперпаратиреоза.
- При ХБП 5 стадии: гемодиализ, перитонеальный диализ, трансплантация почки.
Хороший контроль гликемии снижает риск и замедляет развитие диабетической нефропатии (DCCT, UKPDS). Однако эффективность интенсивного контроля гликемии при нефропатии с выраженной протеинурией не доказана. На ранних стадиях диабетической нефропатии возможно продолжение лечения антигипергликемическими препаратами, а на поздних предпочтительнее перевести на инсулин. Среди пероральных препаратов предпочтительнее глиниды, глитазоны и метформин (на 1–2 стадиях ХБП), т.к. препараты сульфонилмочевины имеют повышенный риск гипогликемии и могут увеличить прогрессирование ХБП (Hung A.M., 2012). Цель лечения диабета – достижение уровня HbA1c <7%. При достижении этой цели у пациентов с нарушением функции почек возрастает риск гипогликемии вследствие снижения клиренса инсулина и некоторых пероральных препаратов, а также нарушения глюконеогенеза в почках. Особенности коррекции доз антигипергликемических препаратов представлены в таблице 16.
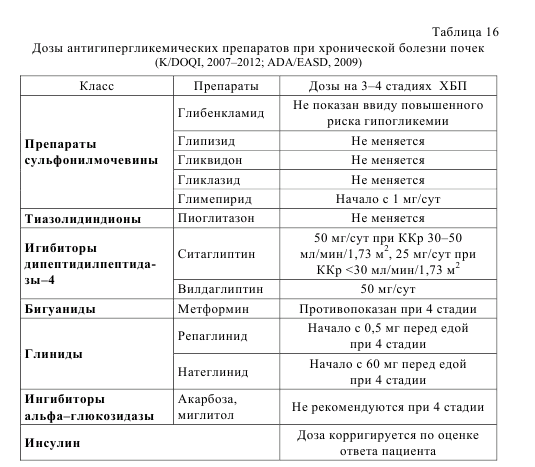
Болезнь артерий нижних конечностей
При СД может развиться облитерирующий атеросклероз артерий нижних конечностей, классификация которого представлена в таблице 16. Важно отметить, что повышение смертности и риска сердечно–сосудистых событий не отличается при симптомной и бессимптомной формах заболевания (Diehm C., et al, 2009). При сочетании с дистальной полинейропатией болевой синдром и перемежающаяся хромота могут отсутствовать. Трофические нарушения и некрозы могут возникать на любой из вышеперечисленных стадий, в связи с чем для определения степени тяжести ишемии необходима объективная оценка состояния кровотока.

Диагностика
- Изменения нижних конечностей при осмотре: бледный или цианотичный цвет кожи, атрофия кожи, трещины, неспецифический характер деформации пальцев и стопы, акральные некрозы.
- Снижение или отсутствие пульсации.
- Систолический шум в проекции крупного сосуда.
- Снижение лодыжечно–плечевого индекса (систолическое АД лодыжки/АД плеча) <0,9 (при 0,5–0,8 обычно появляется перемежающаяся хромота, а при <0,5 развивается тяжелая ишемия). Оценивают индекс с помощью портативного ультразвукового аппарата с допплерографией.
- Дуплексное ультразвуковое сканирование артерий.
Лечение
- Отказ от курения.
- Ходьба 1–2 ч в день для развития коллатерального кровотока (при болях в покое, язвенных дефектах – противопоказано).
- Вазодилататоры: цилостазол, пентоксифиллин, альпростадил
- Аспирин (75–81 мг/сут).
- Статины: аторвастатин 10–80 мг/сут.
- Реваскуляризация: ангиопластика, шунтирование.
- Ампутация.
Диабетическая нейропатия
Поражение нервной системы диагностируется невропатологом с применением специальных методов обследования.
Классификация диабетическая нейропатия
Поражение центральной нервной системы:
- Энцефалопатия.
- Миелопатия.
Поражение периферической нервной системы:
- Диабетическая полинейропатия:
- Дистальная сенсо–моторно–вегетативная полинейропатия.
- Острая сенсорная (болезненная) полинейропатия.
- Вегетативная полинейропатия с развитием периферической вегетативной недостаточности при минимальных сесорных и моторных нарушениях.
- Проксимальная моторная полинейропатия (преимущественно в ногах).
- Гипогликемическая полинейропатия (сенсомоторный вариант на фоне повторяющихся эпизодов гипогликемии).
- Диабетическая мононейропатия.
- Диабетическая радикулопатия.
- Диабетическая плексопатия.
Лечение
- Антидепрессанты: амитриптилин/имипрамин 25–150 мг, дулоксетин 60–120 мг/сут, венлафаксин 37,5–225 мг, милнаципран 25–100 мг/сут в 2 приема.
- Антиконвульсанты: карбамазепин 100–400 (до 800) мг/сут в 2–3 приема, прегабалин 75 – 225 мг/сут в 1–3 приема, габапентин 300–900 (до 2400) мг/сут.
- Анальгетики (трамадол 50–100 мг 3–4 раза).
- Местно: препараты, содержащие капсаицин, лидокаин.
Синдром диабетической стопы
Синдром диабетической стопы – патологическое состояние стопы при СД, характеризующееся поражением кожи, мягких тканей, костей и суставов.
Классификация
- Нейропатическая форма – безболезненные повреждения/некрозы в местах давления, остеоартропатия с деформацией суставов стоп, голеностопных, коленных.
- Ишемическая форма (болезнь артерий ног) – болезненные акральные некрозы (кончиков пальцев, краев пяток), снижение пульсации сосудов ног и лодыжечно–плечевого индекса, перемежающаяся хромота.
- Нейро–ишемическая форма.
Лечение нейропатической формы
- Разгрузка пораженной конечности: лечебно–разгрузочная обувь, индивидуальная разгрузочная повязка, кресло–каталка.
- Первичная обработка раны с удалением нежизнеспособных тканей.
- Антибактериальная терапия (клиндамицин, фторхинолоны, цефалоспорины) при язвенных дефектах с признаками инфекции и ранах 2 ст. и глубже.
- Атравматические перевязочные средства, соответствующие стадии раневого процесса.
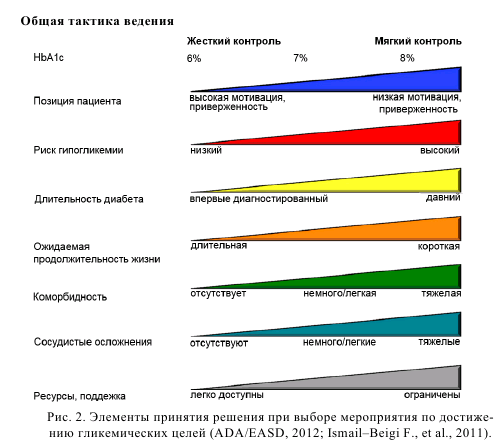
В настоящее время ведущими экспертными организациями предлагается пациент–ориентированное лечение пациентов с СД 2 типа, где выбор препаратов и целевых уровней гликемии обуславливается мотивированостью пациента, риск осложнений, ассоциированных с гипогликемией, длительностью диабета, ожидаемой продолжительностью жизни, коморбидностью, сосудистыми осложнениями, ресурсами и системой поддержки (рис. 2). Ориентировочная последовательность выбора препаратов представлена на рисунке 3. Надежных качественных исследований комбинированной пероральной антигипергликемической терапии пока недостаточно (American College of Physicians, 2012). При выборе комбинации следует учитывать комплементарность механизмов (нежелательно сочетать антагонисты рецепторов глюкагоноподобного пептида с ингибиторами дипептидил–пептидазы 4), риск гипогликемии (выше при сочетании метформин + препараты сульфонилмочевины), коморбидные состояния, возможные побочные эффекты, стоимость (минимальная у препаратов сульфонилмочевины), отношение пациента к парентеральному введению (инсулин, антагонисты рецепторов глюкагоноподобного пептида). Сочетания антигипергликемических средств, одобренный FDA, представлены в таблице 18.
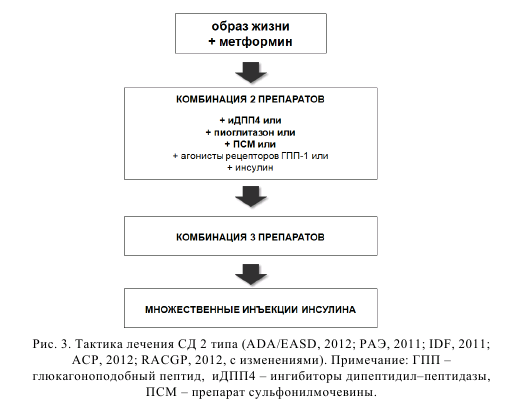
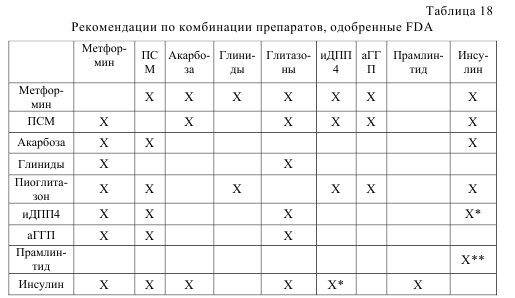
Примечание: аГПП – агонисты рецепторов глюкагоноподобного пептида 1, иДПП4 – ингибиторы дипептидил–пептидазы, ПСМ – препараты сульфонилмочевины, * – ситаглиптин, ** – в сочетании с инсулином может быт использован на фоне лечения метформином и/или ПСМ. Важно отметить, что метформин является препаратом с которого следует начинать лечение СД 2 типа независимо от массы тела. Проводя лечение необходимо каждые 3 мес контролировать НbА1с до достижения уровня 7% и затем не реже чем раз в 6 мес. Нарастающее число пациентов с СД 2 типа и частая ассоциированная патология требуют активного участия в диагностике и лечении заболеваний терапевтов. Основную роль в ведении пациентов с СД 2 типа должны играть участковые терапевты.
Роль участкового терапевта при диабете
- Скрининг предиабета и СД 2 типа.
- Диагностика предиабета и СД 2 типа (гликемия натощак, ГТТ, HbA1c).
- Мониторинг состояния углеводного обмена.
- Профилактика СД 2 типа и осложнений.
- Лечение СД 2 типа антигипергликемическими препаратами и определение показаний к назначению инсулина.
- Титрация доз инсулина.
- Лечение хронических осложнений и ассоциированных заболеваний (ИБС, артериальная гипертензия, болезнь периферических артерий, ХБП).
Роль эндокринолога поликлиники при диабете
- Диагностика впервые выявленного СД 2 типа и подбор лечения.
- Ведение регистра пациентов с СД.
- Коррекция лечения при неэффективности медикаментозной терапии.
- Индивидуальный подбор инсулинотерапии.
- Лечение хронических осложнений и ассоциированных заболеваний (ХБП, нейропатия, непролиферативная ретинопатия).
- Обучение пациентов с СД, проведение занятий в школах.
Показания к госпитализации при диабете
- Выраженная декомпенсация углеводного обмена, требующая перевода на инсулинотерапию.
- Тяжелый кетоацидоз или кома.
- Прогрессирование осложнений.
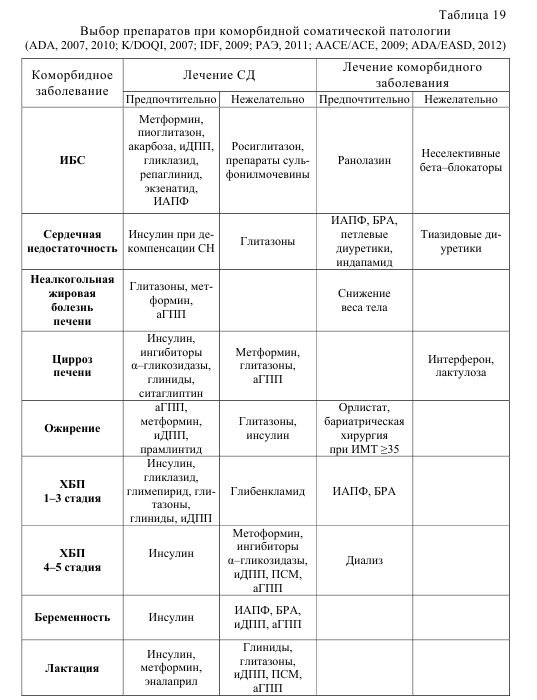
Примечание: БРА – блокаторы рецепторов ангиотензина, аГПП – агонисты рецепторов глюкагоноподобного пептида 1, иДПП – ингибиторы дипептидил–пептидазы 4, ИАПФ – ингибиторы ангиотензинпревращающего фермента, ИМТ – индекс массы тела, ПСМ – препараты сульфонилмочевины, СН – сердечная недостаточность.
Лечение диабета в соматическом стационаре
Диагноз диабета у пациентов, поступивших в стационар, должен быть обязательно отмечен в клиническом диагнозе. Рекомендованы следующие подходы для контроля гипергликемии (ADA, 2012, ACP, 2011; Endocrine Society, 2012):
- Госпитализированным пациентам с установленным диагнозом диабета или гипергликемией >7,8 ммоль/л показан тест на гликированный гемоглобин, если это не было сделано в предшествующие 2–3 мес.
- Для пациентов с некритическим состоянием рекомендуется целевой уровень гликемии натощак <7,8 ммоль/л и случайной гликемии <10,0 ммоль/л. При некритических состояниях предпочтительнее подкожное введение инсулина.
- Более жесткий контроль возможен у стабильных пациентов с предшествующим хорошим контролем гликемии.
- У пациентов с очень тяжелым состоянием внутривенная инсулинотерапия назначается при стойкой гипергликемии >10 ммоль/л и у большинства пациентов целевой уровень гликемии составляет 7,8–10 ммоль/л. За 1–2 ч до прекращения инфузии инсулина назначается подкожное введение инсулина.
- При крайне тяжелых состояниях, низкой ожидаемой продолжительности жизни, высоком риске гипогликемии может быть целесообразен менее жесткий контроль гликемии (<11,1 ммоль/л).
- Мониторинг гликемии показан пациентам без диабета с высоким риском гипергликемии, включая высокие дозы кортикостероидов, назначение энтерального или парентерального питания, другие медикаменты (октреотид, иммунодепрессанты и т.д.). В случаях стойкой вторичной гипергликемии проводится лечение, аналогичное диабету.
- Всем пациентам с СД, поступившим в стационар, показана оценка HbA1c, если этого не было сделано в предшествующие 3 мес.
Психические расстройства при диабете
У пациентов с СД 2 типа снижение настроения встречается на 60% чаще, а тревога на 40% чаще, чем у пациентов без диабета (Grigsby A.B., et al., 2002; Nichols G.A., et al., 2003). Повышенная частота психических расстройств объясняют как психологическим стрессом, так и негативным влиянием самого заболевания на ткани мозга. У пациентов с депрессией и диабетом более выражена гипергликемия, связанная с ухудшением самомониторинга гликемии, несоблюдением диеты, снижением физической активности и приверженности к лечению. Наличие депрессии сопровождается возрастанием риска и тяжести осложнений диабета (нефропатии, ретинопатии, нейропатии, диабетической стопы, ИБС, сексуальных дисфункций). У пациентов с диабетом и коморбидной депрессией повышена общая и сердечная смертность на 20 и 30% соответственно (Egede L.E., et al., 2005). Лечение депрессии с помощью антидепрессантов улучшает контроль гликемии и может снизить смертность (Bogner H.R., et al., 2007; Echeverry D., et al., 2009). Среди психотропных препаратов предпочтение отдают селективным ингибиторам обратного захвата серотонина (сертралин, циталопрам). Трициклические антидепрессанты способствуют повышению веса тела и обладают холинолитическими свойствами. Вместе с тем, трициклические антидепрессанты (амитриптилин, имипрамин) применяют в качестве основных средств для уменьшения болевых проявлений диабетической периферической нейропатии.
Совершенствование медицинской помощи при диабете
Для эффективной диагностики, лечения и профилактики СД 2 типа в условиях нарастающей заболеваемости диабетом и высокой смертности от сердечно–сосудистых болезней, представляются целесообразными следующие мероприятия:
- Обеспечить диагностику предиабета и диабета с помощью определения глюкозы в плазме венозной крови.
- Дооснастить лаборатории всех поликлиник приборами определения гликированного гемоглобина.
- Организовать постоянное обучение терапевтов поликлиник и передать им основные функции по диагностике и ведению пациентов с СД 2 типа.
- Ежегодно обновлять рекомендации по диагностике и лечению СД 2 типа в соответствии с современными достижениями медицинской науки и практики.
- Осуществлять постоянный мониторинг заболеваемости СД 2 типа в Иркутске, а также сделать открытыми для медицинской общественности результаты анализа данных мониторного наблюдения.